2020年4月から公的保険の適用対象となる主な不妊治療
2022年4月以降に43歳になる方は、要注意!
自分に合ったクリニックを探して4月1日には初診で通院する事
- 人工授精(AIH)保険適応
- 体外受精→保険適応(採卵後の受精方法)
- 顕微授精→保険適応(採卵後の受精方法)
- 胚移植→移植
- 胚培養
- 胚凍結保存→(期間の記載なし)
- 採卵
- 精巣内精子採取→精巣内精子採取術(TESE)
- 事実婚カップルも不妊治療保険適応に
除外
- 着床前診断(PGTA)保険適応は見送り
- 第三者提供による卵子提供・精子提供は保険適応見送り
不妊治療保険適用の条件
・対象年齢は治療開始時点で43歳未満
(※治療期間の初日における妻の年齢が43歳未満)
・回数は最大6回とする。
・所得制限はなし
割合は3割負担
上記の条件を満たしている際は3割負担となります
※具体的な費用は2月に決定する見通し。
不妊症保険適応はどこまで?
不妊治療の保険適用についての論点 ①
【保険適用の対象となる医療技術等の範囲に係る論点(令和3年11月17日中医協総会再掲)】
○ 不妊治療に係る個々の医療技術、医薬品、医療機器等の評価のあり方について、診療全体における位置づけ
や、現在の実施状況、ガイドラインにお不妊治療に係る個々の医療技術、医薬品、医療機器等の評価のあり方について、以下の取扱いとすることと
してはどうか。
・ ガイドラインにおいて推奨度A又はBとされる医療技術(男性不妊治療を含む)については、原則として
保険適用とする(※1)。また、推奨度Cとされる医療技術については、原則として保険適用外となるが、
医療機関からの申請があったものについては、順次、先進医療として実施することについて、審議を進める。
※1 PGT(着床前診断)の取扱いについては、現在、関係学会において行われている議論の状況等を踏まえつつ、別途検討。
・ 医薬品等については、薬事承認を得たものを保険適用とする。現在、ガイドラインにおいて推奨度A又は
Bとされる医薬品のうち、学会から薬事承認についての要望があるものについて、企業からの申請を受け、
薬事承認の審査で有効性・安全性の確認が進められている。推奨度Cとされる医薬品等については、薬事承
認の対象とはならず保険適用外となる見込みだが、そのうち、医療機関からの申請があったものについては、
先進医療Bとして実施することについて、審議を進める。
・ 一般不妊治療(タイミング法及び人工授精)に係る医療技術及び薬事承認を有する医薬品等についても、
保険適用とする。
・ ガイドラインに記載のない医療技術及び医薬品等については、原則として保険適用外となるが、医療機関
からの申請があったものについては、順次、先進医療として実施することについて、審議を進める。先進医療における不妊治療の対応についてー厚生労働省
推奨度A又はBとされる医療技術(男性不妊治療を含む)については、原則として保険適用とする
では推奨度A・Bの医療技術とは?またCの医療技術とは何か?
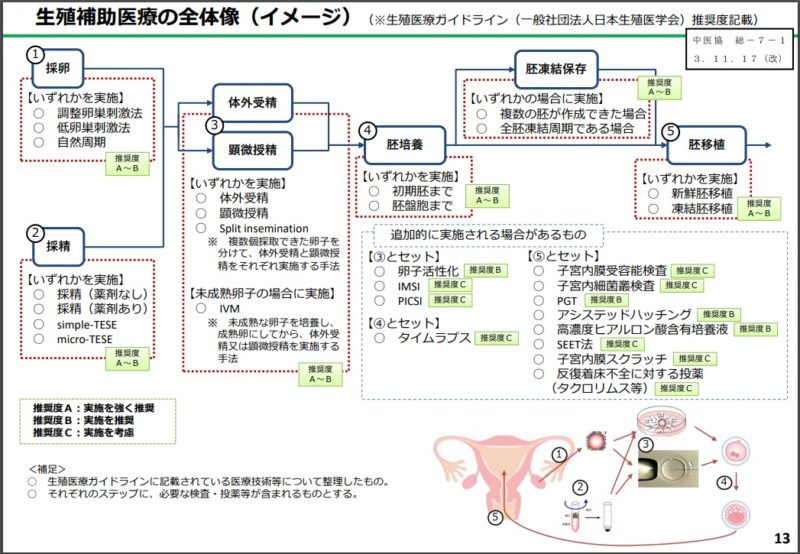
先進医療における不妊治療の対応についてー厚生労働省から抜粋
受精方法・培養方法の保険適応範囲
体外受精は保険適応
顕微授精は保険適応
スピリットも保険適法
IVMも保険適法(未成熟からの培養)
卵子活性化も減腱適応
保険適応外(現在はc評価)
IMSI(C保険適応外)→
IMSI(イムジー)とは、超高性能の顕微鏡で精子の頭部を強拡大し、空胞のない精子を選びだし、それを使って顕微授精を行う手技
PICSI(C保険適応外)→
HA-ICSIとも呼ばれますが精子を前もってヒアルロン酸で処理しICSI(顕微授精)を行う方法
タイムプラス(c保険適応外)→「条件付き適」
培養器に内蔵されたカメラによって、胚培養中の胚を一定間隔で自動撮影し、培養器から取り出すことなく、正確な胚の評価が可能となる技術。
助成金はどうなる?
2022年1月から拡充された不妊治療への助成制度を基本的に踏襲し、
厚生労働省はこれまで治療を受けていた人が引き続き治療を受けられるようにすることが望ましいと考えており
現在の助成制度は今年度末で終了しますが
今年度中に開始した不妊治療は来年度にかけて続いた場合でも1回ですが、現在の助成金の対象とする経過措置を設ける事になりました
不妊治療の保険適用について厚生労働省
令和2年12月23日医療保険部会決定
https://www.mhlw.go.jp/content/12404000/000718601.pdf
厚生労働省は26日、中央社会保険医療協議会(厚労相の諮問機関)に、4月から公的医療保険の対象となる不妊治療の概要を示した。体外受精や顕微授精は、治療開始時に女性が43歳未満であることが条件。男性の年齢制限はない。事実婚のカップルも対象とする。現在の不妊治療は一部を除いて保険の対象外となっているが、4月からは原則3割負担で済む。
流産を防ぐために受精卵の異常を調べる着床前検査は、命の選別につながるといった倫理面の懸念を考慮し、保険対象とすることを見送った。第三者が提供した精子や卵子による生殖補助医療も対象外とした。
https://www.sankei.com/article/20220126-YVUDIQB2YBOBVBU4SKU3LE7B5I/
体外受精4月から保険適用 厚労省 不妊治療:産経新聞
2021年1月~ 不妊治療の支援助成金
(この支援事業の助成金は2022年4月からスタートする予定の公的医療保険が適用開始するまでの間の措置)
政府はすべての年代に2021年1月から不妊治療の支援事業を拡充することを決定しました
変更前と後を比較すると、下表のようになります。
| 変更前 (2020年12月31日までに終了している治療) |
変更後 (2021年1月1日以降に終了した治療) |
|
| 所得制限 | 730万円未満(夫婦合算の所得) | 制限なし |
| 助成額 | 1回15万円(初回のみ30万円) | 1回30万円 |
| 助成回数 | 生涯で通算6回まで (40歳以上43歳未満は3回) |
1子ごと6回まで (40歳以上43歳未満は1子ごと3回) |
| 対象年齢 | 妻の年齢が43歳未満 | 妻の年齢が43歳未満 |
| 対象者 | 法律上の婚姻をしている夫婦 | 事実婚も認める |
所得制限は撤廃、助成額・助成回数も増えております。

